Arritmias Cardíacas Explicadas: Fibrilación Atrial, Bradicardia y Taquicardia

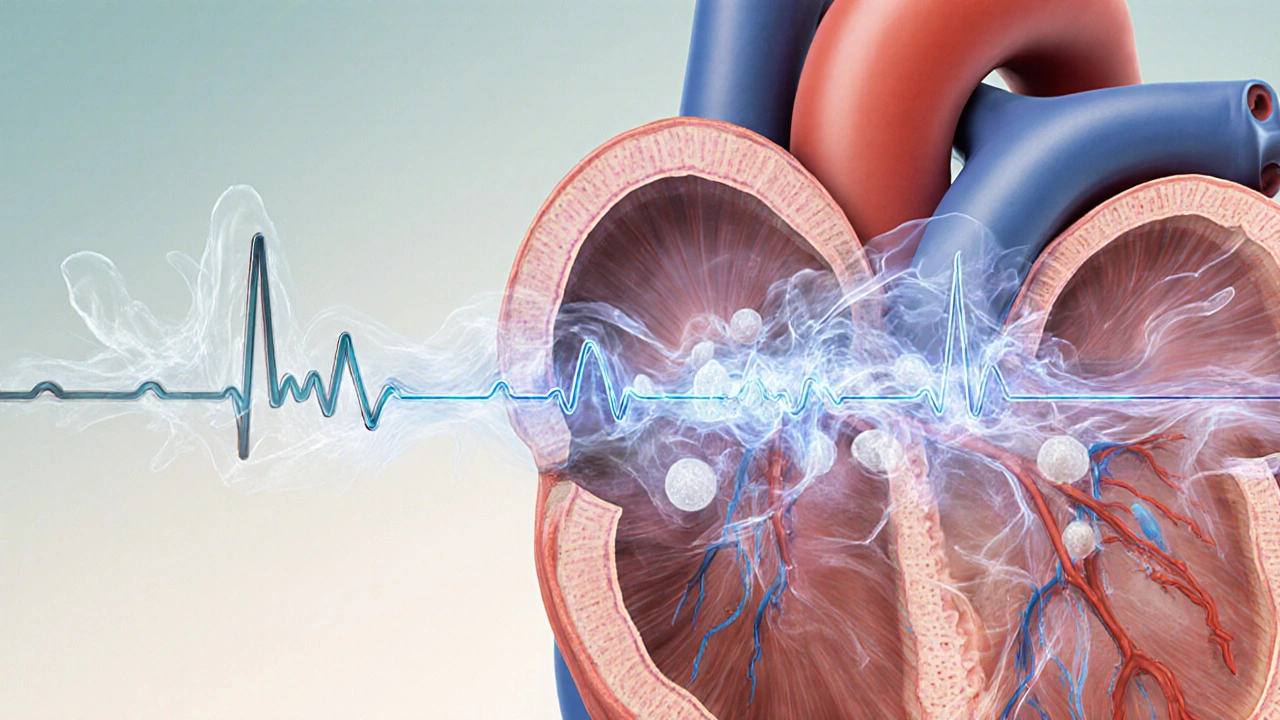
El corazón late de forma regular para bombear sangre por todo el cuerpo. Pero cuando ese ritmo se descontrola, algo llamado arritmia ocurre. No es solo un latido rápido o lento: es una señal eléctrica defectuosa que puede hacer que el corazón se acelere, se ralentice o lata de forma caótica. Tres de las arritmias más comunes -fibrilación auricular, bradicardia y taquicardia- afectan a millones de personas, muchas sin saberlo. Lo que parece un simple palpitación puede ser una señal de algo más serio. Y lo peor es que, si no se detecta a tiempo, puede llevar a un accidente cerebrovascular, insuficiencia cardíaca o incluso la muerte.
¿Qué es la fibrilación auricular?
La fibrilación auricular (FA o AFib) es la arritmia más frecuente en adultos. En lugar de latir de forma coordinada, las cámaras superiores del corazón (las aurículas) se agitan de manera desordenada, como si estuvieran temblando. Esto hace que la sangre no se mueva bien, lo que aumenta el riesgo de coágulos. Si uno de esos coágulos viaja al cerebro, puede causar un derrame cerebral. De hecho, las personas con FA tienen hasta cinco veces más riesgo de sufrir uno.
Algunos sintomáticos sienten palpitaciones fuertes, como si el corazón les diera vueltas en el pecho. Otros tienen fatiga extrema, dificultad para respirar, mareos o no sienten nada en absoluto. Eso es lo peligroso: muchas veces, la FA no da señales hasta que ya es tarde. Por eso, los médicos recomiendan revisar el pulso regularmente, especialmente después de los 65 años. Si el pulso no es constante -si late rápido, luego lento, luego otra vez rápido- hay que hacerse un electrocardiograma.
El electrocardiograma (ECG) es la prueba definitiva. Muestra las ondas eléctricas del corazón y revela si hay un ritmo desordenado. Si el ECG no capta la FA porque es intermitente (llamada paroxística), se usa un monitor portátil de 24 horas o incluso uno que se lleva semanas. También se hacen ecocardiogramas para ver si el corazón tiene daño, y análisis de sangre para descartar problemas de tiroides o electrolitos.
¿Cómo se trata la fibrilación auricular?
El objetivo no es solo hacer que el corazón lata normalmente, sino prevenir coágulos. Por eso, el tratamiento tiene dos pilares: controlar la frecuencia cardíaca y prevenir accidentes cerebrovasculares.
Para controlar el ritmo, se usan medicamentos como betabloqueantes o calcioantagonistas. Estos no siempre devuelven el ritmo normal, pero sí lo ralentizan lo suficiente para que el corazón funcione mejor. Si el paciente sigue sintiendo síntomas, se intenta restaurar el ritmo normal con una cardioversión. Esto puede hacerse con medicamentos o con una descarga eléctrica suave bajo anestesia.
Pero si los medicamentos no funcionan, o si la FA es persistente, se recurre a la ablación cardíaca. Aquí, un catéter se introduce por la ingle y llega al corazón. Con calor o frío extremo, se crean pequeñas cicatrices en el tejido que causa el mal funcionamiento eléctrico. Así, las señales erráticas no pueden propagarse. Recientemente, se ha desarrollado una técnica nueva: la ablación por campo pulsado (PFA). Usa impulsos eléctricos en lugar de calor o frío, lo que reduce el riesgo de dañar tejidos cercanos, como el esófago o los nervios.
Y no se puede olvidar la anticoagulación. Las personas con FA necesitan medicamentos como warfarina, dabigatrán o rivaroxabán para evitar coágulos. Estos no son para todos: se evalúa el riesgo individual con una puntuación llamada CHA₂DS₂-VASc. Si es alto, se toma anticoagulante, incluso si no hay síntomas.
¿Qué es la bradicardia?
La bradicardia es cuando el corazón late menos de 60 veces por minuto. Suena raro, ¿no? Pero no siempre es malo. Los atletas de élite, por ejemplo, suelen tener un corazón muy eficiente que late más lento y aún así bombea suficiente sangre. En ellos, es normal, no una enfermedad.
Pero si no eres un deportista y tu pulso es bajo, puede ser un problema. Cuando el corazón late demasiado lento, no envía suficiente sangre al cerebro y otros órganos. Eso causa mareos, desmayos, fatiga, confusión o incluso pérdida de conciencia. En casos graves, puede detenerse por completo.
Las causas más comunes son el envejecimiento del sistema eléctrico del corazón, enfermedades como la enfermedad de Lyme, hipotiroidismo, o daño por un infarto anterior. Algunos medicamentos, como betabloqueantes o digoxina, también pueden ralentizar el ritmo demasiado.
Para diagnosticarla, se hace un ECG, pero también se usa un monitor Holter de varios días. A veces, se hace una prueba de esfuerzo para ver cómo responde el corazón al ejercicio. Si la bradicardia es sintomática y no tiene causa reversible, la solución más común es un marcapasos. Es un pequeño dispositivo que se implanta bajo la piel del pecho y envía impulsos eléctricos para hacer que el corazón lata al ritmo correcto. Hoy en día, los marcapasos son mínimamente invasivos, duran 7-15 años y permiten una vida casi normal.

¿Qué es la taquicardia?
La taquicardia es cuando el corazón late más de 100 veces por minuto en reposo. No es solo ansiedad o ejercicio. Cuando ocurre sin razón aparente, puede ser una señal de un problema eléctrico en el corazón.
Hay muchos tipos. La taquicardia supraventricular (TSV) parte de las aurículas o del nódulo auriculoventricular. La taquicardia ventricular (TV) es más peligrosa: nace en los ventrículos y puede desencadenar una parada cardíaca. La TV suele ocurrir en personas con enfermedad cardíaca previa, como un infarto o miocardiopatía.
Los síntomas son similares a los de la FA: palpitaciones, falta de aire, dolor en el pecho, mareos, sudoración fría. En casos extremos, se pierde el conocimiento. Algunas personas tienen episodios que duran segundos; otras, horas. Lo que las hace peligrosas es que pueden empeorar rápidamente.
El diagnóstico se basa en el ECG, pero también en estudios de electrofisiología, donde se introducen catéteres para mapear las señales eléctricas del corazón. Esto ayuda a identificar exactamente dónde está el problema. Si es una TSV, se puede tratar con maniobras vagales -como apretar la nariz y exhalar fuerte- que a veces detienen el episodio. Si no funciona, se usan medicamentos o ablación. Para la TV, se necesitan medicamentos más fuertes y, en muchos casos, un desfibrilador implantable (ICD). Este dispositivo detecta cuando el corazón va a parar y le da una descarga para restablecer el ritmo. Es como un salvavidas interno.
¿Cuándo debes preocuparte?
No todos los latidos irregulares son peligrosos. Un latido extra, un salto, un palpitar por el café o el estrés es normal. Pero si notas alguno de estos patrones, debes ver a un médico:
- Pulso irregular, sin patrón claro
- Latidos muy rápidos que no se calman al descansar
- Desmayos o casi desmayos
- Dificultad para respirar sin causa aparente
- Dolor en el pecho acompañado de palpitaciones
- Fatiga extrema que no mejora con descanso
Si tienes más de 65 años, hipertensión, diabetes, obesidad o antecedentes familiares de arritmias, debes ser más cuidadoso. No esperes a que algo grave pase. Un simple ECG puede salvar tu vida.

¿Qué puedes hacer para prevenirlas?
Las arritmias no siempre se pueden evitar, pero muchos factores de riesgo sí se pueden controlar:
- No fumes. El tabaco daña el sistema eléctrico del corazón.
- Limita el alcohol. Incluso un vaso de vino puede desencadenar FA en personas susceptibles.
- Controla la presión arterial. La hipertensión es la causa más común de FA.
- Mantén un peso saludable. La obesidad aumenta la presión sobre el corazón.
- Haz ejercicio regularmente. Caminar 30 minutos al día mejora la salud eléctrica del corazón.
- Evita estimulantes excesivos: cafeína, energéticos, medicamentos para la tos con pseudoefedrina.
- Duerme bien. La apnea del sueño está fuertemente ligada a la FA.
Y no ignores los chequeos anuales. Un electrocardiograma básico, un análisis de sangre y una revisión del pulso pueden detectar problemas antes de que se conviertan en emergencias.
¿La fibrilación auricular siempre requiere tratamiento?
No siempre. Si no causa síntomas y el riesgo de coágulos es bajo, algunos médicos optan por monitorear sin intervenir. Pero esto solo se hace en casos muy específicos. La mayoría de las veces, aunque no te sientas mal, se recomienda anticoagulación y control de frecuencia cardíaca para prevenir complicaciones a largo plazo.
¿Puedo hacer ejercicio si tengo una arritmia?
Sí, pero con precaución. El ejercicio es beneficioso, pero debe ser supervisado. Las personas con taquicardia ventricular o FA con síntomas deben evitar esfuerzos intensos hasta que su ritmo esté controlado. Caminar, nadar o andar en bicicleta a ritmo moderado son excelentes opciones. Nunca hagas ejercicio si te sientes mareado, con dolor en el pecho o con palpitaciones intensas.
¿El estrés puede causar arritmias?
El estrés no causa arritmias directamente, pero sí las desencadena en personas ya predispuestas. El estrés libera adrenalina, que acelera el corazón y puede provocar episodios de FA o TSV. Aprender a manejarlo -con meditación, respiración o terapia- puede reducir la frecuencia de estos episodios.
¿La ablation cardíaca cura la fibrilación auricular?
No siempre, pero en muchos casos mejora significativamente la calidad de vida. La tasa de éxito varía entre el 70% y el 90%, dependiendo del tipo de FA y la experiencia del centro. Algunas personas necesitan más de una ablación. Pero incluso si no se elimina por completo, muchas dejan de tomar medicamentos y tienen menos síntomas.
¿Los marcapasos y desfibriladores son seguros?
Sí, son dispositivos muy seguros y confiables. Los riesgos son bajos y se limitan a infecciones en el sitio de implante o movimientos del cable. Hoy en día, los modelos son más pequeños, duran más y se pueden revisar remotamente. No interfieren con teléfonos móviles ni electrodomésticos normales. Son una herramienta de vida, no de limitación.
¿Qué sigue después del diagnóstico?
Una vez que sabes qué arritmia tienes, lo importante es no quedarte estancado. El tratamiento no termina con un medicamento o un procedimiento. Es un plan de vida. Requiere seguimiento, cambios en el estilo de vida, y a veces, ajustes en los medicamentos.
Si tienes un marcapasos, debes acudir a controles cada 6-12 meses. Si tienes FA, debes tomar tu anticoagulante todos los días, sin saltártelo. Si tienes taquicardia, debes aprender a reconocer los primeros síntomas y saber qué hacer cuando aparecen.
La clave está en la prevención, la detección temprana y la adherencia. No se trata de vivir con miedo, sino de tomar el control. Tu corazón no es un reloj que se descompone por sí solo. Es un músculo que responde a lo que haces. Cuida tu dieta, duerme bien, evita el exceso, y no ignores las señales. Porque a veces, un latido fuera de lugar es la única advertencia que tendrás.
TAMARA Montes
noviembre 30, 2025 AT 07:05Me encanta cómo explicaste la FA con tanto detalle. Yo tuve un episodio paroxístico hace dos años y ni lo noté hasta que me desmayé en el supermercado. 🤯 El ECG de 24h fue mi salvación. Ahora llevo un monitor y sé cuándo algo no va bien. No subestimen los latidos que 'no parecen nada'.
Luisa Viveros
noviembre 30, 2025 AT 13:59¡OJO CON LOS ANTICOAGULANTES! 💥 La warfarina es un caos con la dieta, pero los DOACs como el rivaroxabán son una locura de cómodos. Mi cardiólogo me dijo que si no tomo mi pastilla, es como jugar a la ruleta rusa con mi cerebro. No es exageración, es biología. 💪
Isabela Pedrozo
diciembre 1, 2025 AT 15:30La ablación por campo pulsado (PFA) es un avance monumental. Menos daño colateral, menos riesgo de lesión esofágica. En mi centro lo usamos desde 2022 y los resultados son impresionantes, especialmente en FA persistente. No es milagro, pero sí transformador. Si alguien lo necesita, no lo posponga. El corazón merece una segunda oportunidad sin quemar tejidos.
Nina Alcantara
diciembre 2, 2025 AT 13:20En mi familia, todos tenemos arritmias. Mi abuela tuvo un marcapasos a los 78, mi tío una TSV a los 45... y ahora yo, a los 39. Es genético, no es casualidad. Pero aquí en España, la sanidad pública nos da acceso a todo: ECG, Holter, ablación. No lo subestimen. El sistema funciona, aunque a veces tarde. Cuiden su corazón, es el único que no se reemplaza.
Jose Reyes
diciembre 3, 2025 AT 12:40Esto es lo que pasa cuando la gente se droga con café y energéticos. Yo lo veo en el gimnasio: chavales de 22 con taquicardia por tomar 4 Red Bulls al día. No es enfermedad, es estupidez. El cuerpo no es una máquina de videojuegos. ¡Cuiden su corazón o se van a morir jóvenes!
JOSUE SUBIRIA LOPEZ
diciembre 4, 2025 AT 18:43La fibrilación auricular no es solo un problema del corazón, es un síntoma de desequilibrio sistémico. El estrés crónico, la inflamación, la apnea del sueño... todo se conecta. Yo tenía FA leve, empecé a dormir 8 horas, dejé el azúcar y hice respiración diafragmática. En tres meses, el ECG fue normal. No necesité medicamentos. El cuerpo quiere sanar, solo hay que dejarlo. 🌿
Joaquin Chaparro
diciembre 6, 2025 AT 07:07Claro, hablan de 'ablación' y 'marcapasos' como si fueran cosas de ciencia ficción. Pero en Alemania, ya usan IA para predecir episodios de FA con un reloj inteligente. Aquí seguimos con ECGs de 1990. ¿Por qué? Porque la industria farmacéutica gana más con medicamentos que con prevención. No es coincidencia, es negocio. ¡Despierten!
Miquel Batista
diciembre 8, 2025 AT 04:22¿Alguien más cree que esto es un experimento del 5G? 😏 Las arritmias empezaron a dispararse justo después de que pusieran las antenas en mi barrio. Mi primo tuvo un ICD y dice que su reloj Apple le da alertas cada vez que pasa cerca de un router. No es paranoia, es lógica. La tecnología nos está electrocutando en silencio. ¡No confíen en los médicos, investiguen ustedes!
Laura Otto
diciembre 9, 2025 AT 00:33¿Y tú, cómo sabes que no es solo ansiedad? Yo me diagnosticué a mí misma con FA porque me daba miedo ir al médico. Luego me dijeron que era solo taquicardia sinusoidal. ¿Y si me equivoco? ¿Y si me muero y nadie me lo dice? 😭
Teresa Amador
diciembre 9, 2025 AT 23:09Gracias por este post. Me lo leí en silencio, con las manos temblando. Mi madre murió de un ACV por FA no diagnosticada. Nunca dijo que le daba vueltas el corazón. Solo decía que estaba cansada. Yo no sabía. Ahora llevo un monitor y lo reviso cada mañana. No quiero que nadie más pierda a alguien por una señal que pasó desapercibida.
JOSUE SUBIRIA LOPEZ
diciembre 11, 2025 AT 02:54Lo que dijo Teresa es lo más importante de todo esto. No es solo sobre medicamentos o dispositivos. Es sobre escuchar. Escuchar al cuerpo, escuchar a los que amamos. Mi abuela tuvo bradicardia y la llamaban 'muy tranquila'. Era porque no tenía suficiente sangre en el cerebro. No era serenidad, era silencio. Escuchen. Si alguien se siente 'raro', no lo ignoren. A veces, el corazón grita en silencio.